Les disques, les hernies discales et les douleurs
par Anthony Halimi le 23 nov. 2023 16:19:30
Chez Axomove, les kinésithérapeutes ont pu voir de nombreux patients ayant mal au dos abattus à l’annonce du diagnostic de « hernie discale ». Pour beaucoup, c’est presque comme une sentence à vie. En réalité, c’est souvent plein d’espoir. Déjà, parce qu’une partie des hernies discales n’ont vraiment aucun rapport avec la douleur et ensuite parce que même si c’est le cas, il y a beaucoup de chances d’évolution positives. Imaginez : 67% des hernies se résorbent spontanément(1).
Jetons un œil à tout ça en détail.
Un petit point sur les disques, les hernies discales et les douleurs
Si les disques focalisent toute l’attention, c’est parce qu’ils pourraient être impliqués dans le déclenchement du mal de dos (2–5), même s’ils n’expliquent pas tout. Il ne faut pas oublier que peu importe ce à quoi ressemble le disque, on peut ne pas avoir mal (6).
Une hernie discale, c’est quand le matériel gélatineux contenu dans le disque sort de manière localisée en dehors de l’endroit où il est sensé se trouver (7).
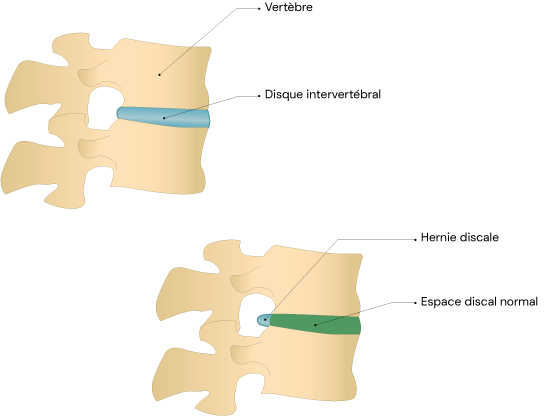
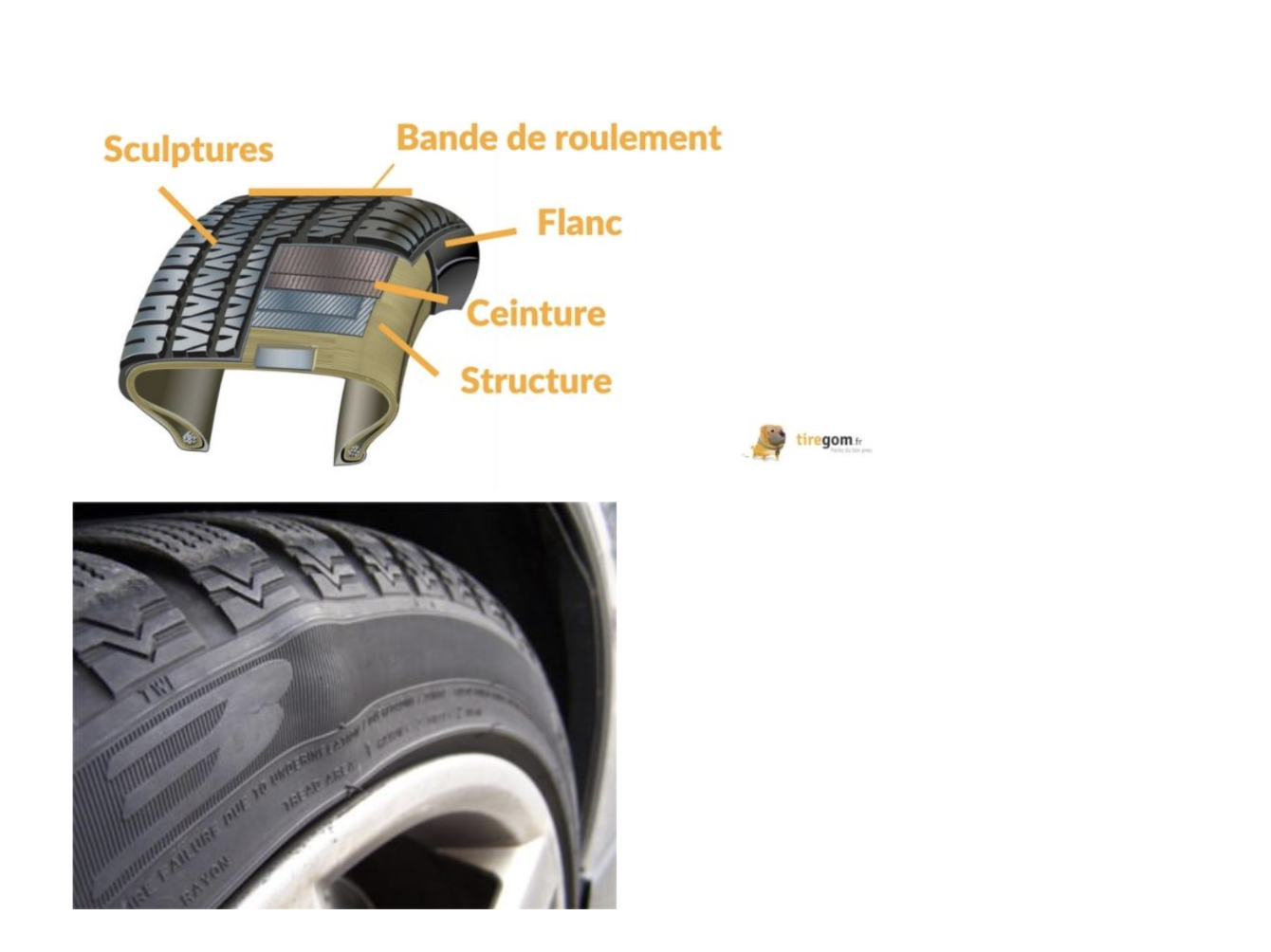
Pour que cette hernie se forme, il faut avoir des lésions dans l’anneau fibreux qui le contient permettant à la gelée de former un bombement. Un peu comme un pneu dont la structure interne et sa ceinture d’acier, le truc très costaud à l’intérieur qui permet de retenir la pression de l’air, n’ont plus la totalité de leur résistance ce qui vient former une bosse sur la gomme en caoutchouc.
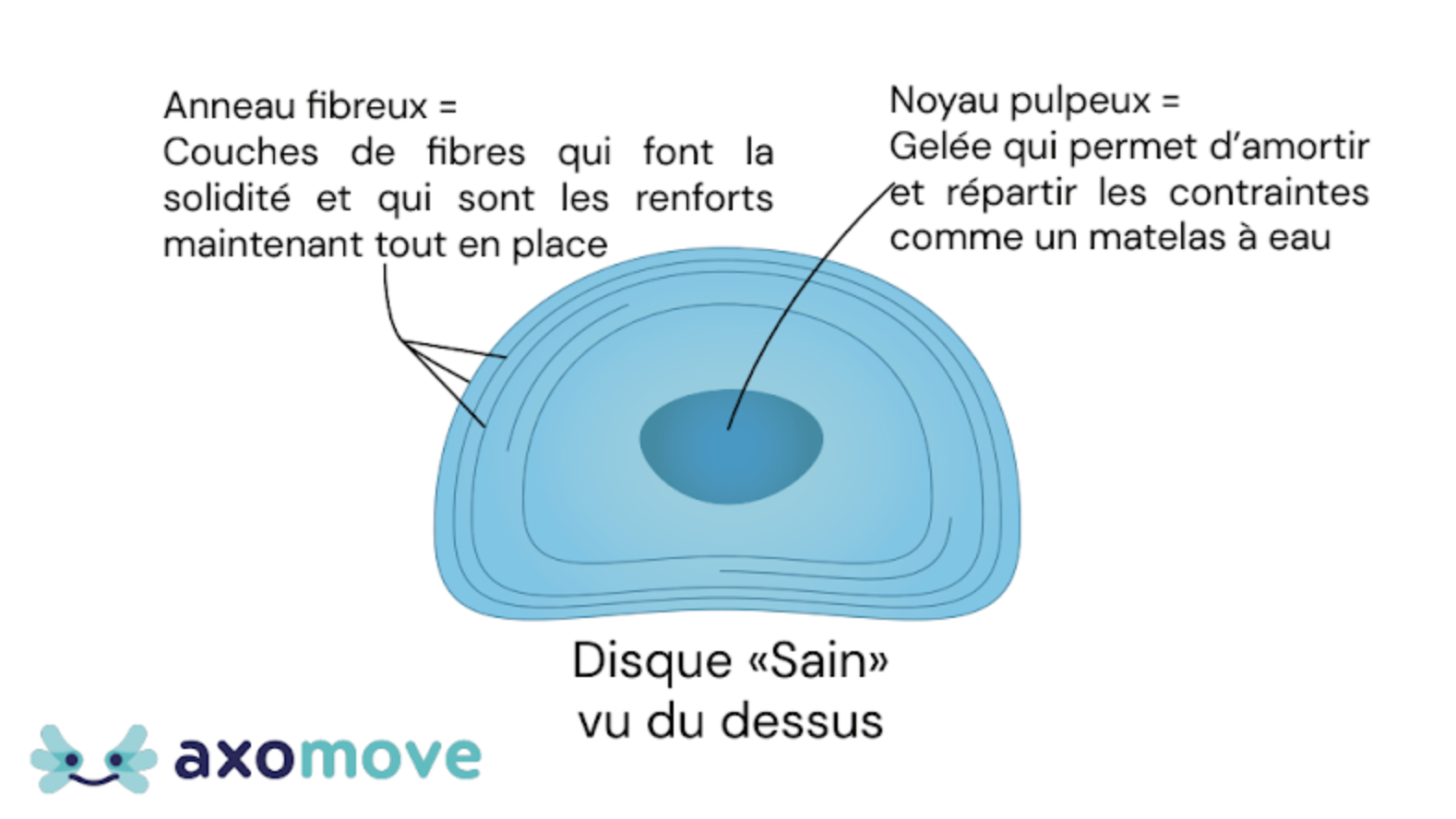
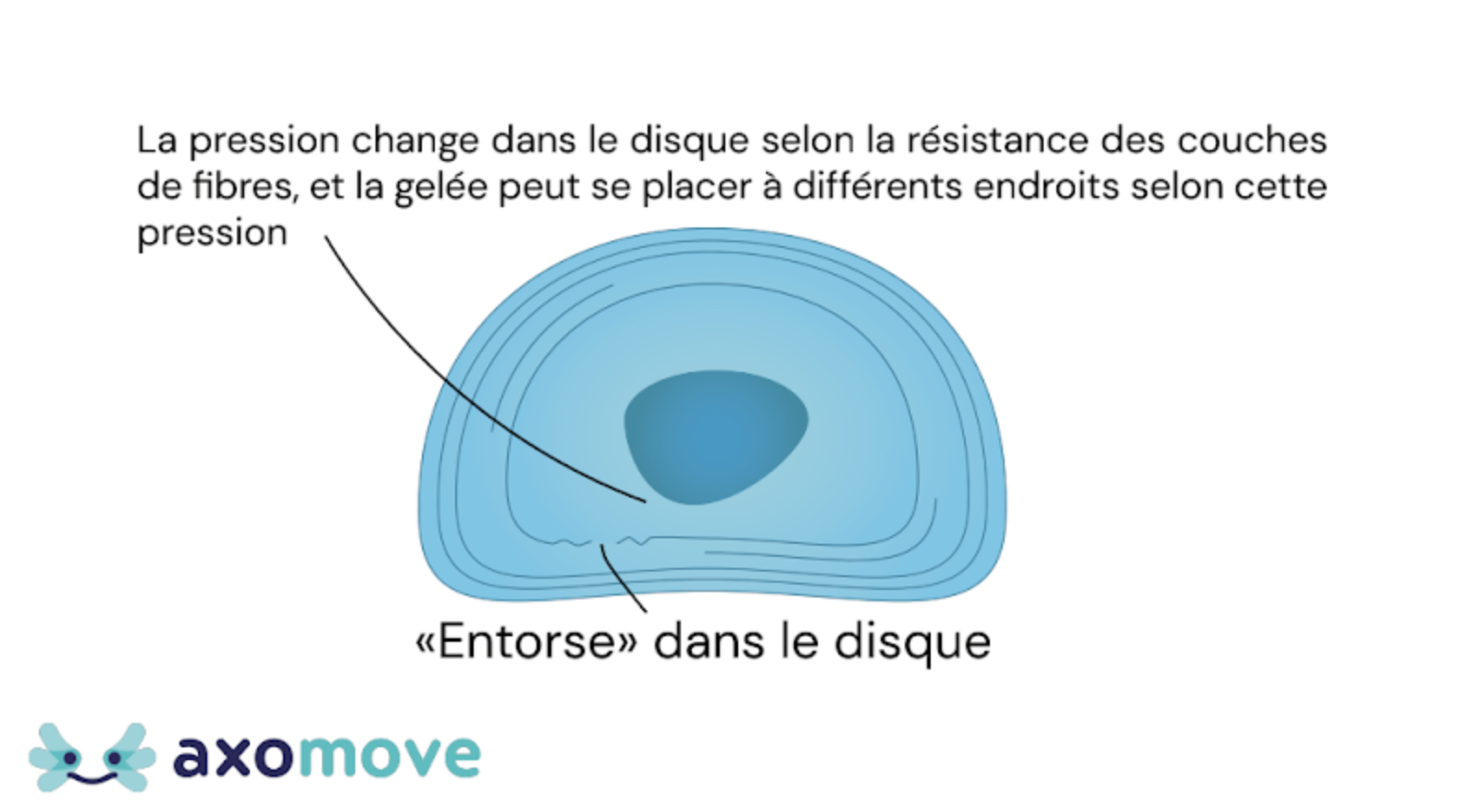
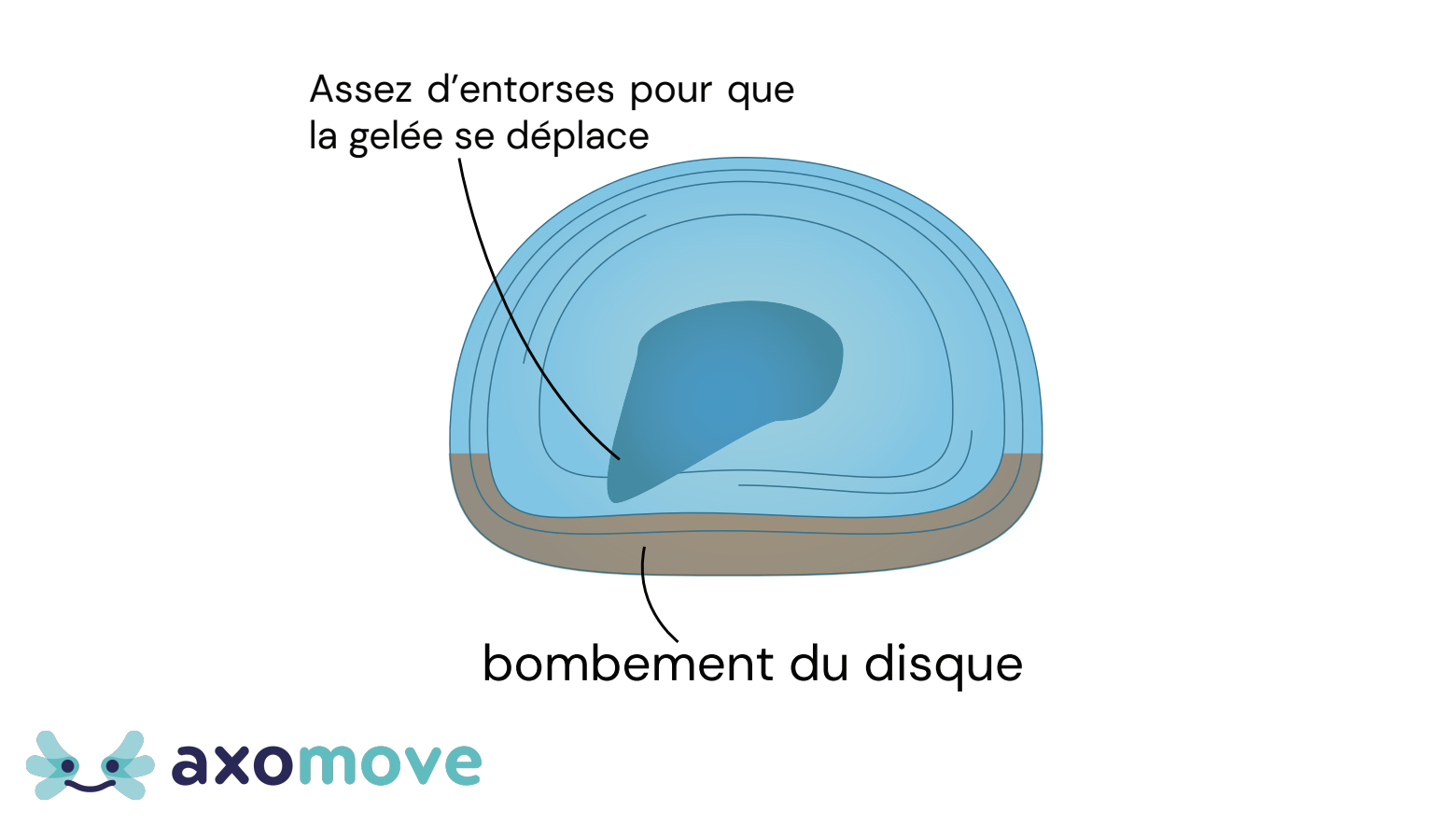
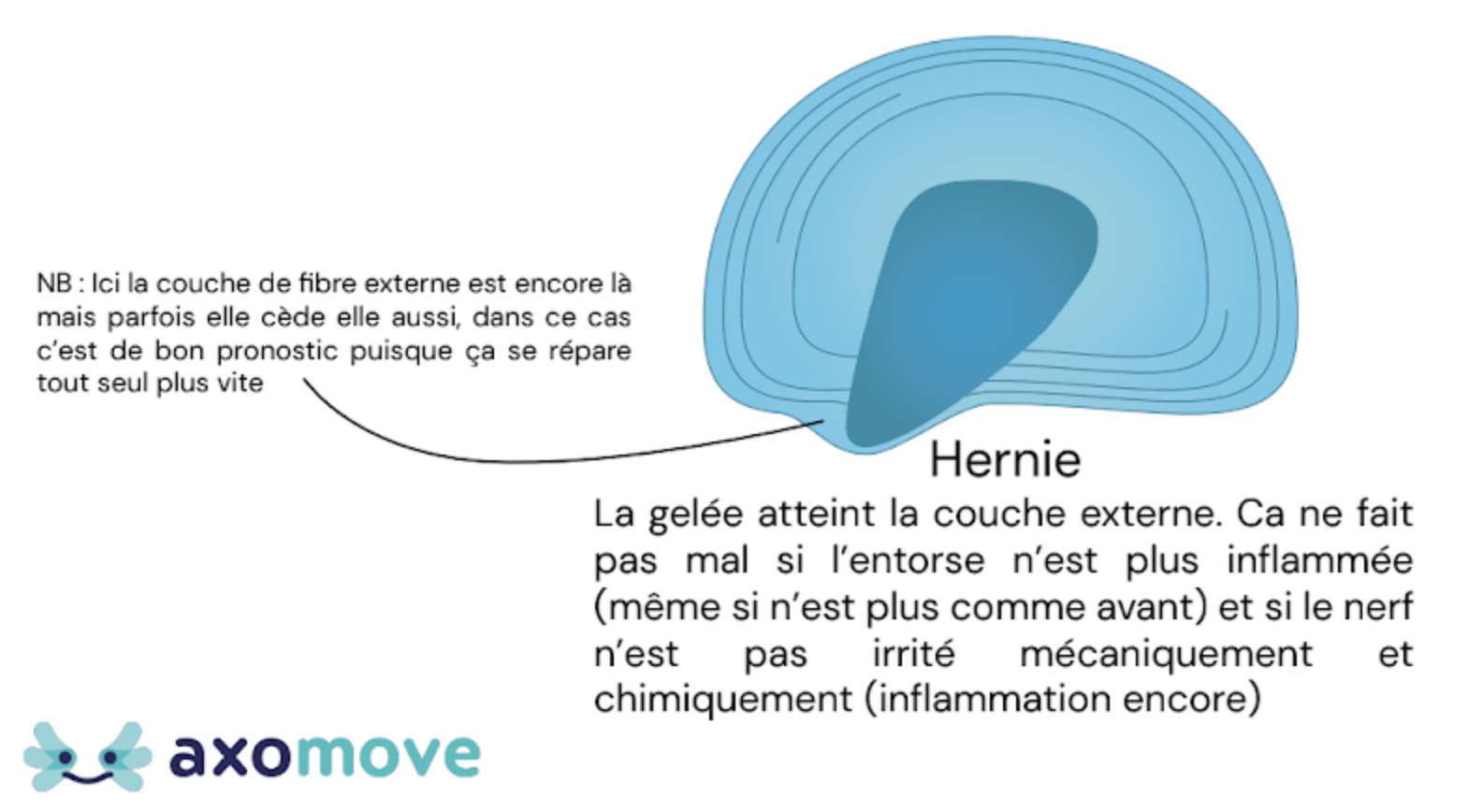
Pas besoin d’avoir de hernie discale pour qu’un disque fasse mal. Lorsque vous vous faites une entorse à la cheville, juste la petite lésion du ligament va générer de l’inflammation, contribuant à rendre votre cheville douloureuse et plus sensible au mouvement. C’est pareil pour les disques intervertébraux, de petites lésions dans celui-ci, même si elles ne font pas suffisantes pour laisser le contenu bomber, vont générer de l’inflammation et probablement des douleurs (8,9).

Différence hernie et douleur
La hernie discale ça ne fait pas mal ! Ça ne veut pas dire qu’elle n’a pas de rôle dans la douleur. On en trouve plus fréquemment chez les gens ayant des douleurs(10), mais on en trouve énormément chez les personnes n’ayant pas de douleur(6).
Ce qui fait mal dans la hernie discale, c’est probablement la petite entorse dont nous avons parlé toute à l’heure, ou quand la bosse du disque vient irriter un nerf.
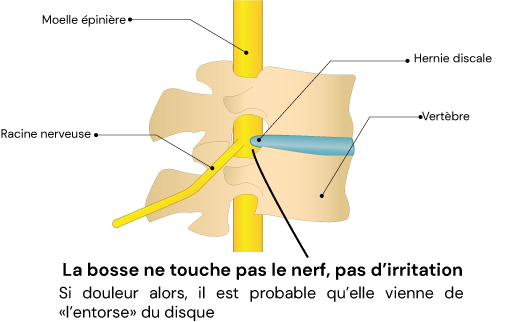
Il ne suffit pas que la bosse touche le nerf pour que cela fasse mal, il faut qu’à la fois elle soit en contact avec le nerf ET qu’il y ait de l’inflammation(11). Dans ce cas-là, cela pourra donner ce qui est appelé une sciatique ou une cruralgie.

La nécessité d’avoir de l’inflammation signifie que même si la bosse ne disparaît pas et qu’elle touche le nerf, alors la personne peut quand même ne rien sentir. Cela explique peut-être pourquoi il est impossible de repérer en IRM qui a des douleurs qui reviennent ou pas un an après une opération(12).
L’inverse est vrai également, ce n’est pas parce qu’on a une douleur qu’on a une hernie ou quelconque signe d’imagerie. Lorsqu’on déclenche un nouvel épisode de douleur lombaire, si on fait une IRM avant et après, les personnes n’ont pas de nouveaux signes qui sont apparus sur l’IRM(13).

Il faut imaginer cela de cette manière : lorsque quelqu’un se fait gifler, si nous lui faisons faire une IRM nous ne trouverons rien d’abimé, bien que la personne ait mal de manière tout à fait légitime. Peut-être qu’il y a des lésions beaucoup trop petites pour être observées mais le point-clé, c’est que la stimulation des capteurs dans la peau et les muscles sous-jacents est suffisante pour déclencher la douleur.
Les capteurs à la pression vont être stimulés dans un premier temps et ceux à l’acidité qui réagissent à toutes les molécules chimiques libérées par le choc dans un second temps. La rougeur qui apparaît est d’ailleurs cette réaction chimique qui vient ouvrir les vaisseaux sanguins dans la peau pour lui apporter toutes les cellules dont elle a besoin pour réagir. C’est pour cela qu’elle arrive en décalage. Il n’y a pas besoin de lésion pour envoyer des messages à notre cerveau qui va produire de la douleur.

Cela est utile d’avoir des douleurs sans lésion. La douleur étant désagréable, cela va inciter à ne pas recommencer l’expérience de se faire gifler et donc éviter d’avoir de vraies lésions. C’est la même chose qui fait que nous avons mal lorsque nous touchons une plaque chaude AVANT que la peau soit lésée et qu’elle reste accrochée à cette plaque.
Nous pouvons bouger même si ça fait mal
La douleur au mouvement de la cheville après une entorse ne veut pas dire que le ligament s’abîme plus. En réalité, c’est juste un mécanisme de protection qui empêche de trop bouger spécialement pour lui laisser le temps de cicatriser. L’inflammation qui rend plus sensible va également aider à la cicatrisation puis va diminuer seule, souvent grâce aux mouvements progressifs qui vont mettre les fibres en tension, ce qui résultera en de plus belles fibres et la sécrétion d’hormones anti-inflammatoires. Tout ceci, c’est un peu comme le fait que mettre dans la tension dans les muscles donne des muscles plus gros et plus solides, même quand il vient d’être abimé.
Pour les « entorses » des disques, nous pouvons supposer que des mécanismes similaires, les mouvements douloureux ne sont pas proscrits. Cela expliquerait peut-être pourquoi donner le conseil de rester actif aux personnes qui viennent de déclencher un mal de dos améliore les résultats par rapport au conseil de se reposer(14).
Le conseil de rester actif n’aide pas davantage les sciatiques, mais n’est pas néfaste. Rester au lit entraînant potentiellement des problèmes de santé on peut tout de même conseiller de rester actif. L’activité physique intense a, quant à elle, des chances d’améliorer le fonctionnement des nerfs et de diminuer leur inflammation(15).
- Zhong M, Liu J-T, Jiang H, Mo W, Yu P-F, Li X-C, et al. Incidence of Spontaneous Resorption of Lumbar Disc Herniation: A Meta-Analysis. Pain Physician. 2017 Jan-Feb;20(1):E45–52.
- Livshits G, Popham M, Malkin I, Sambrook PN, Macgregor AJ, Spector T, et al. Lumbar disc degeneration and genetic factors are the main risk factors for low back pain in women: the UK Twin Spine Study. Ann Rheum Dis. 2011 Oct;70(10):1740–5.
- Suri P, Boyko EJ, Goldberg J, Forsberg CW, Jarvik JG. Longitudinal associations between incident lumbar spine MRI findings and chronic low back pain or radicular symptoms: retrospective analysis of data from the longitudinal assessment of imaging and disability of the back (LAIDBACK). BMC Musculoskelet Disord. 2014 May 13;15(1):152.
- Zheng C-J, Chen J. Disc degeneration implies low back pain. Theor Biol Med Model. 2015 Nov 9;12:24.
- Smith A, Hancock M, O’Hanlon S, Krieser M, O’Sullivan P, Cicuttini F, et al. The association between different trajectories of low back pain and degenerative imaging findings in young adult participants within the Raine Study. Spine [Internet]. 2021 Jul 16 [cited 2021 Dec 23]; Available from: https://journals.lww.com/spinejournal/abstract/9000/the_association_between_different_trajectories_of.93636.aspx
- Brinjikji W, Luetmer PH, Comstock B, Bresnahan BW, Chen LE, Deyo RA, et al. Systematic Literature Review of Imaging Features of Spinal Degeneration in Asymptomatic Populations. AJNR Am J Neuroradiol. 2015;36(4):811.
- Fardon DF, Milette PC, Combined Task Forces of the North American Spine Society, American Society of Spine Radiology, and American Society of Neuroradiology. Nomenclature and classification of lumbar disc pathology. Recommendations of the Combined task Forces of the North American Spine Society, American Society of Spine Radiology, and American Society of Neuroradiology. Spine . 2001 Mar 1;26(5):E93–113.
- McCormick ZL, DeFrancesch F, Loomba V, Moradian M, Bathina R, Rappard G. Diagnostic Value, Prognostic Value, and Safety of Provocation Discography. Pain Med. 2018 Jan 1;19(1):3–8.
- Bogduk N, Modic MT. Lumbar discography. Spine . 1996 Feb 1;21(3):402–4.
- Brinjikji W, Diehn FE, Jarvik JG, Carr CM, Kallmes DF, Murad MH, et al. MRI findings of disc degeneration are more prevalent in adults with low back pain than in asymptomatic controls: A systematic review and meta-analysis. AJNR Am J Neuroradiol. 2015;36(12):2394–9.
- Bogduk N. On the definitions and physiology of back pain, referred pain, and radicular pain. Pain. 2009;147(1–3):17–9.
- el Barzouhi A, Vleggeert-Lankamp CLAM, Lycklama à Nijeholt GJ, Van der Kallen BF, van den Hout WB, Jacobs WCH, et al. Magnetic Resonance Imaging in Follow-up Assessment of Sciatica. N Engl J Med. 2013 Mar 14;368(11):999–1007.
- Carragee E, Alamin T, Cheng I, Franklin T, van den Haak E, Hurwitz E. Are first-time episodes of serious LBP associated with new MRI findings? Spine J. 2006 Nov;6(6):624–35.
- Dahm KT, Brurberg KG, Jamtvedt G, Hagen KB. Advice to rest in bed versus advice to stay active for acute low-back pain and sciatica. Cochrane Database Syst Rev. 2010 Jun 16;(6):CD007612.
- Leitzelar BN, Koltyn KF. Exercise and Neuropathic Pain: A General Overview of Preclinical and Clinical Research. Sports Med Open. 2021 Mar 22;7(1):21.
- février 2026 (1)
- septembre 2025 (1)
- avril 2025 (1)
- novembre 2024 (1)
- juin 2024 (8)
- mai 2024 (2)
- avril 2024 (3)
- mars 2024 (7)
- février 2024 (8)
- janvier 2024 (3)
- décembre 2023 (4)
- novembre 2023 (6)
- octobre 2023 (5)
- septembre 2023 (3)
- juillet 2023 (4)
- juin 2023 (6)
- mai 2023 (8)
- avril 2023 (4)
- mars 2023 (8)
- février 2023 (6)
- janvier 2023 (6)
- décembre 2022 (4)
- novembre 2022 (6)
- octobre 2022 (8)
- septembre 2022 (4)
- août 2022 (1)
- juillet 2022 (1)
- juin 2022 (7)
- mai 2022 (7)
- avril 2022 (6)
- mars 2022 (7)
- janvier 2022 (3)
- décembre 2021 (2)
- novembre 2021 (4)
- octobre 2021 (3)
- septembre 2021 (2)
- juillet 2021 (4)
- juin 2021 (2)
- mai 2021 (3)
- mars 2021 (1)
- février 2021 (1)
- décembre 2020 (1)
- novembre 2020 (2)
- octobre 2020 (1)
- septembre 2020 (1)
- juin 2020 (1)
- mai 2020 (2)
- avril 2020 (2)
- mars 2020 (2)
- décembre 2019 (1)
- novembre 2019 (1)
- octobre 2019 (1)
- septembre 2019 (1)
- août 2019 (1)
- mai 2019 (3)
- avril 2019 (1)
- février 2019 (1)
- septembre 2018 (1)
- avril 2017 (1)
- janvier 2017 (1)







Commentaires
Dites nous tout !